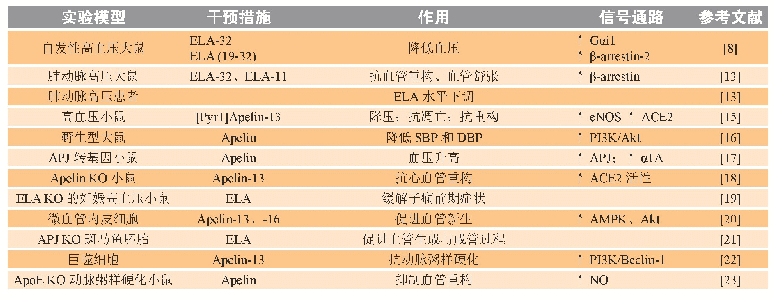
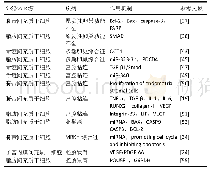
《表2 程序性细胞坏死在神经系统相关疾病中的作用》
神经发生是一个动态过程,神经祖细胞、干细胞的分化与增殖和程序性死亡信号密切相关(表2)。正确理解程序性死亡信号如何影响神经发生是研究大脑健康和相关疾病的重要基础。Ahmadian教授实验室[147]发现,程序性细胞坏死在海马体中活跃的时间更长,大脑皮层区域中程序性细胞坏死调控因子较少。通过观察海马体和额皮质中进一步效应,发现程序性细胞坏死对额皮质的影响较小。因此,与大脑的其他区域相比,海马体更容易发生程序性细胞坏死。He教授实验室[148]发现了程序性细胞坏死在肿瘤坏死因子TNF诱导下产生对神经系统的毒性。在脑室内注射TNF后,小鼠海马体中程序性细胞坏死被激活。RIP3缺失可减弱TNF引起的海马神经元损失。Chua教授实验室[149]发现,Nec-1可抑制程序性细胞坏死,对海马系细胞HT22中谷氨酸诱导的氧化作用具有保护作用。Wang教授实验室[150]在最近的研究中发现在坐骨神经损伤后,MLKL被诱导靶向施万细胞的髓鞘膜以促进髓鞘分解。MLKL在破坏髓鞘的功能时需要磷酸化丝氨酸441位点,这与RIP3激酶诱导坏死性信号不同。在施万细胞(Schwann cell)中特异性敲除Mlkl的小鼠显示髓鞘的破坏被延迟。MLKL缺失会减少损伤后的神经再生,而MLKL过度表达则会加速髓鞘分解并促进轴突再生。此外,Wang教授实验室[151]还发现,在使用实验性自身免疫脑脊髓炎和化学诱导的小鼠脱髓鞘模型研究中枢神经系统脱髓鞘过程中,MLKL在中枢神经系统中以不依赖于necroptosis的方式促进脱髓鞘。RIP1激酶抑制剂在免疫诱导的脱髓鞘模型中可阻断多发性硬化症的进展。
| 图表编号 | XD0096089800 严禁用于非法目的 |
|---|---|
| 绘制时间 | 2019.08.01 |
| 作者 | 杨娜、龙艺、孙丽明 |
| 绘制单位 | 中国科学院上海生命科学研究院生物化学与细胞生物学研究所细胞生物学国家重点实验室、中国科学院上海生命科学研究院生物化学与细胞生物学研究所细胞生物学国家重点实验室、中国科学院上海生命科学研究院生物化学与细胞生物学研究所细胞生物学国家重点实验室 |
| 更多格式 | 高清、无水印(增值服务) |
 提示:宽带有限、当前游客访问压缩模式
提示:宽带有限、当前游客访问压缩模式