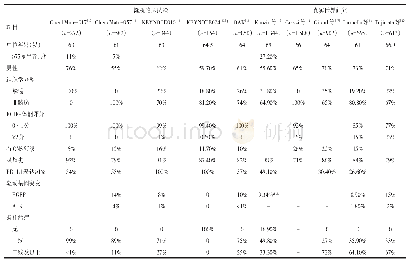
《表1 HPD与NSCLC免疫治疗的主要研究》
最初,由CHAMPIAT等[21]在131例接受PD-1/PD-L1抑制剂治疗的实体瘤患者中发现,高达9%的患者存在肿瘤加速生长的情况,根据实体瘤评价标准(response evaluation criteria in solid tumors,RECIST)评估(1.1版)首次肿瘤进展以及肿瘤生长速率(tumor growth rate,TGR)增加≥2倍的评判标准,将其定义为HPD。同样,在一项纳入89例接受PD-1/PD-L1抑制剂治疗的NSCLC患者的回顾性研究中发现,约存在10%的HPD发生率[20]。RUSSO等[22]则在前者定义标准基础上新增“治疗失败时间(time to treatment failure,TTF)<2个月”,“目标病变大直径总和增加≥50%”,“在基线和第一次放射学评估之间已经涉及的器官中出现至少2个新病变”,“在基线和第一次放射学评估之间发生转移”和“在治疗的前2个月内,临床表现恶化,美国东部肿瘤协作组(Eastern Cooperative Oncology Group,ECOG)评分标准≥2”等多个标准。目前,HPD逐渐成为肿瘤领域关注的焦点。至今为止,已有研究开展以探索HPD预测因素和发生机制(表1),旨在为肿瘤的免疫治疗提供借鉴来改善HPD这一瓶颈问题[28-29]。
| 图表编号 | XD0088474300 严禁用于非法目的 |
|---|---|
| 绘制时间 | 2019.08.25 |
| 作者 | 林安琪、陈雨晴、张小利、叶嘉琪、罗鹏、张健 |
| 绘制单位 | 南方医科大学珠江医院肿瘤中心、南方医科大学珠江医院肿瘤中心、南方医科大学珠江医院肿瘤中心、南方医科大学珠江医院肿瘤中心、南方医科大学珠江医院肿瘤中心、南方医科大学珠江医院肿瘤中心 |
| 更多格式 | 高清、无水印(增值服务) |
 提示:宽带有限、当前游客访问压缩模式
提示:宽带有限、当前游客访问压缩模式