《表1 OECD主要成员国家发展大数据和典型国家人口老龄化发展时间表》
资料来源:联合国《世界人口老龄化报告》(1950-2050),OECD数据,清华大学就业与社会保障研究中心,胡乃军博士、于淼博士整理(2018版)
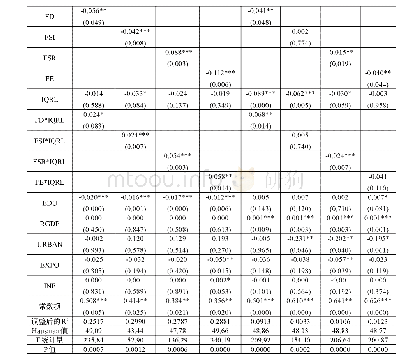
三是医养服务供给可及性不足。医养结合重在体系建设,并非机构建设。一味要求医院办养老和养老机构办医疗,1+1=1的思维将会降低医疗机构的效率、提高养老机构的成本,其实二者均无力提供完整的医养服务。比较人均GDP1千美元时“要想富、先修路”的发展目标,如今我国人均GDP超过1万美元,要健康长寿、先完善社区医护体系,支持居家养老。社区医护包括家庭医生团队签约服务、居民健康档案管理、急诊与全专融合的基本医护服务,服务圈半径为15分钟以内,加之互联网医院问诊复诊,由此提高老年人医护可及性。目前,我国存在重医轻护、资源分布不均衡等问题。OECD主要国家大数据均值显示(见表1),进入社区的疾病预防、康复和护理占卫生总费用60%左右,医疗仅占30%左右,医疗资源配置呈现正三角型布局。2019年,国家卫生健康委统计公报数据显示,医院机构床位数占比78.0%、基础医疗机构占比18.5%;卫生人员医院占比60.2%、基础医疗机构占比32.3%;诊疗人次医院占比44.0%、基层医疗机构占比52%(1)。三级医疗机构床位数和医护人员数大于二级和一级医疗机构,会导致医疗行为前置性倒流的情况,例如,“病治好、人未愈”的患者在三级医院“压床”和请“护工”照护;失能和失智者在康复医院超期“转科”;失智者混住失能者护理区被“捆床”的问题;临终患者“闯入”急诊室和“长住”重症监护室,由医疗设备和药物陪伴,远离了亲属的抚慰,甚至酿成伤医事件。
| 图表编号 | XD00212524300 严禁用于非法目的 |
|---|---|
| 绘制时间 | 2021.01.20 |
| 作者 | 杨燕绥、秦晨、李超凡 |
| 绘制单位 | 深圳市人文社会科学重点研究基地、清华大学医院管理研究院 |
| 更多格式 | 高清、无水印(增值服务) |
 提示:宽带有限、当前游客访问压缩模式
提示:宽带有限、当前游客访问压缩模式