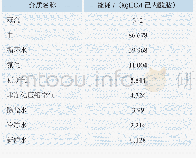
《表1 蛋白质-能量消耗临床诊断标准[34]》
近年来,ESRD患者中肥胖发病率呈增长趋势,根据美国肾脏疾病数据库的615 192例初发的ESRD并行血液透析患者数据,自1995年观察至2002年,平均BMI由25.7 kg/m2增长至27.5 kg/m2,对年龄进行校正后,血液透析患者的平均BMI由25.9 kg/m2增长至27.9 kg/m2,而总美国人口的平均BMI由25.7 kg/m2增长至26.57 kg/m2,相比之下血液透析患者BMI升高明显。总肥胖人数及BMI>35 kg/m2人数分别增加了33%和63%,约为美国所有年龄段人口的2倍[28]。在普通人群中,肥胖是心血管疾病和预后不良的确切危险因素。但在血液透析患者中超重或肥胖患者较体重正常和低体重的患者预后较好,出现了“逆流行病学现象”。这在多项大样本临床观察试验中得以证实[29-31]。Li等[32]对包含190 163例长期血液透析患者的8项观察性研究进行荟萃分析结果显示,超重和肥胖较低体重患者有较低的全因及心血管死亡率,相对危险度分别为(relative risk,RR)0.86,0.77,而低体重患者为RR 1.22,1.19。此“逆流行病学现象”,即肥胖带来生存获益的现象,目前还没有得出被广泛接受的合理解释。主要可能与血液透析患者持续的营养不良和炎症反应,会导致机体抵抗不良因素影响的能力下降,增加血管通路损坏的风险,以及影响透析溶质清除效率,透析不充分相关[33]。ESRD末期本身就可以导致血中尿毒症毒素的作用、致炎细胞因子的增多;肾脏排出障碍、蛋白摄入不足(食欲减退或不适当的限制)、内分泌失调、微炎症状态、蛋白质分解增多或(和)合成减少、透析液蛋白丢失、慢性轻度感染、血管通路的再建、腹膜透析导管感染等,以及不洁透析都可导致炎症、氧化和羰基应激的发生。炎症过程可造成内皮损伤,从而造成动脉粥样硬化和血管栓塞等。2008年国际肾脏营养和代谢学会(International Society of Renal Nutrition and Metabolism,ISRNM)根据当时CKD患者流行病学数据,明确定义的肾脏相关蛋白质-能量消耗的诊断标准(表1)[34],能更好的解释“逆流行病学现象”。
| 图表编号 | XD0093318600 严禁用于非法目的 |
|---|---|
| 绘制时间 | 2019.08.28 |
| 作者 | 金海峰 |
| 绘制单位 | 延边大学附属医院肾内科 |
| 更多格式 | 高清、无水印(增值服务) |
![《表1 蛋白质-能量消耗临床诊断标准[34]》](http://bookimg.mtoou.info/tubiao/gif/SHSB201904008_16600.gif) 提示:宽带有限、当前游客访问压缩模式
提示:宽带有限、当前游客访问压缩模式