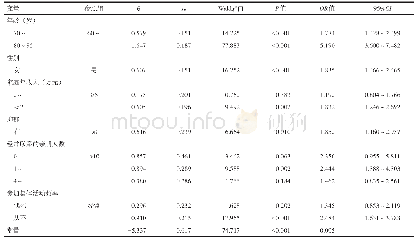
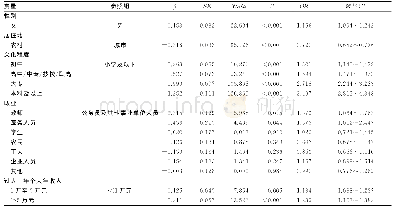
《表4 DXA认知度差异的多因素Logistic回归分析》
 提示:宽带有限、当前游客访问压缩模式
提示:宽带有限、当前游客访问压缩模式
本系列图表出处文件名:随高清版一同展现
《我院临床医师对于DXA检查项目认知调查和对策分析》
调查项目主要存在问题包括:(1)开立部位:调查发现,有13.2%的临床医师仍未把腰椎作为DXA检查的首选部位。尽管任何部位的低BMD都能预测骨质疏松性骨折风险,但特定部位的BMD一般能更好地预测相应部位的骨折风险。通常,DXA的检测部位为腰椎。(2)结果解读和结果利用:根据WHO定义,T值≤-2.5为骨质疏松,-2.5—-1.0为骨质减少,≥-1.0为正常骨量。如果仅依靠BMD测定结果制订治疗策略(如仅对于T值≤-2.5进行治疗),会遗漏许多可通过骨折风险降低措施而获益的个体。而对于绝经前女性、50岁以下男性及儿童不建议采用WHO标准,应使用Z-评分而不是T-评分。(3)结果互认:调查发现,52.6%的临床医师仍存有DXA检测结果可以互认的错误观念。为了将精确度误差降至最低,连续BMD测量最好使用同一仪器、由同一技师进行连续检查。(4)随诊周期:调查发现,目前我院临床医师对于患者DXA随诊建议的周期与推荐相比,整体上存在较大差异(65.8%)。推荐常规治疗开始后每年检测1次;稳定后可适当延长间隔,建议每2年检测1次。(5)复诊结果解读:调查发现,31.6%的临床医师直接将检测结果与药物治疗效果挂钩,未考虑检测操作误差及其他影响骨量的原因。
| 图表编号 | XD00212854500 严禁用于非法目的 |
|---|---|
| 绘制时间 | 2020.12.15 |
| 作者 | 张明、张立新 |
| 绘制单位 | 中国医科大学附属盛京医院康复中心、中国医科大学附属盛京医院康复中心 |
| 更多格式 | 高清、无水印(增值服务) |