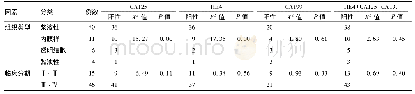
《表1 肿瘤标志物CA199、CA125、HE4手术前后变化情况》
患者,女,34岁,因“腹胀12 d,肛门停止排便、排气3 d”于2019年8月9日收入福建省立医院妇科,入院前3 d出现肛门停止排气、排便,伴恶心、呕吐,伴尿量减少,腹胀进一步加重,转诊至本院急诊,后穹窿穿刺抽出不凝血,因“急性肾功能不全”考虑肿物压迫引起的,泌尿外科行双侧输尿管D-J管置入术。既往史:2007年因“腰椎结核”就诊上海中山医院行手术治疗,2011年行剖宫产术。月经史:13岁,7 d/30 d,LMP:2019-8-3,有痛经,可忍受,未服止痛药。入院查体,T:37.6℃;P:117次/min;R:20次/min;BP:157/105 mm Hg。双肺呼吸音低,未闻及干湿性啰音,心律齐,未闻及病理性杂音,腹部膨隆,腹围101 cm,下腹部正中见长约10 cm陈旧性纵行手术瘢痕,右侧腹股沟见长约2 cm陈旧性手术瘢痕,脐上四横指可触及一囊实性包块。专科查体,外阴:已婚型,皮肤黏膜正常,阴毛正常女性分布;阴道:畅,少许血性分泌物,无异味,后穹窿饱满;宫颈:因肿物压迫窥阴器无法暴露,无举摆痛;盆腹腔:盆腔内触及一巨大囊实性肿物,边界尚清,不可活动,与子宫界限不清,无压痛;三合诊:直肠黏膜光滑,双侧宫旁间隙触诊不清,骶主韧带无增粗,盆底无结节感。入院后全腹部CT检查示:(1)腹腔、盆腔多发囊实混合性占位性病变,考虑恶性肿瘤性病变,卵巢癌可能性大,临近子宫受压前移,双侧输尿管受压变窄,双侧输尿管双J管置入术后改变;(2)所摄入网膜、系膜及腹膜后多发病变,考虑MT;腹腔、盆腔中-大量积液(见图1)。肿瘤标志物CA199、CA125、HE4检查结果见表1。2019年8月15日在喉罩全麻下“经腹双侧附件切除+盆腔巨大肿物切除+全子宫切除+阴道顶悬吊术+大网膜切除+重度盆腔粘连松解术”,术中所见:盆腹腔内见血性腹水,约50 m L,大网膜与腹壁腹膜致密粘连,盆腹腔内见两个巨大囊实性肿物,上至剑突下,下至盆底,与肠管、大网膜、盆底、子宫、侧盆壁致密粘连,分离粘连后,见两个囊实性肿物来源于双侧卵巢,呈“KISS征”,与子宫后壁、侧盆壁致密粘连,左侧囊肿大小约40 cm×30 cm×25 cm,右侧大小约20 cm×20 cm×15 cm,分离粘连过程中,左侧卵巢囊肿破裂,见大量咖啡色液体及血凝块流出,双侧骨盆漏斗韧带增粗血管怒张,双侧输卵管增粗、水肿、扭曲。大网膜水肿,部分呈饼状,质硬、组织脆烂,表面见弥漫褐色分泌物附着,部分呈褐色样变,肠管明显水肿、增粗,部分肠系膜组织脆烂,表面见褐色分泌物附着,子宫略大,表面光滑,子宫直肠陷凹封闭。与家属沟通后要求切除全子宫+双侧附件,见图2。
| 图表编号 | XD00191803000 严禁用于非法目的 |
|---|---|
| 绘制时间 | 2021.03.05 |
| 作者 | 陈志琴、高玉玲、李文洲、董洁琼 |
| 绘制单位 | 福建医科大学省立临床学院妇产科、福建医科大学省立临床学院妇产科、福建医科大学省立临床学院妇产科、福建医科大学省立临床学院妇产科 |
| 更多格式 | 高清、无水印(增值服务) |
 提示:宽带有限、当前游客访问压缩模式
提示:宽带有限、当前游客访问压缩模式