《表1 原发性骨髓纤维化诊断标准[8]》
注:诊断需符合3条主要标准,或第1和第2条主要标准和所有3条次要标准
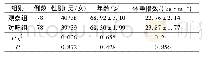
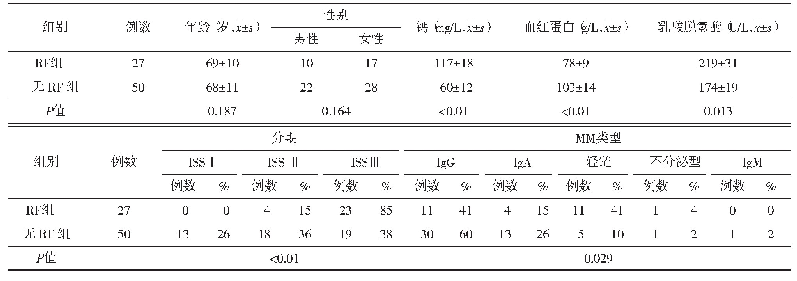
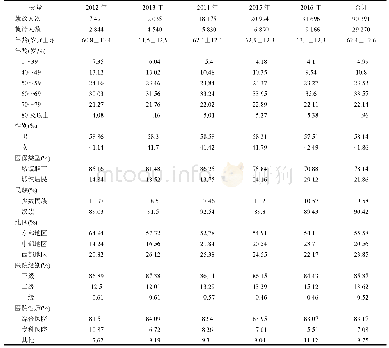
患者,女,46岁。因恶心、呕吐、腹痛4 d于2019年7月8日入本院住院治疗。患者于4 d前无明显诱因出现恶心,有呕吐胃内容物,量少;有腹痛,以左上腹为著,性质为针扎样疼痛;伴有后背放射痛;偶有发热,最高体温达37.5℃。就诊于当地医院,胰腺功能检查提示脂肪酶182 U/L,诊断为“急性胰腺炎”,给予对症支持治疗(具体治疗不详)。上述症状未见明显好转,故转入我院,门诊以“腹痛”收入我科,否认高血压、糖尿病、心脏病病史,否认肝炎、结核等传染病史,否认吸烟及饮酒史。查体:体温36.5℃,脉搏88次/min,呼吸12次/min,血压136/80 mm Hg。全身皮肤黏膜及巩膜无黄染;腹部平坦,腹软,左上腹、右下腹压痛,无反跳痛及肌紧张;脾肋下可触及,下缘超出肋下2 cm,脾区有叩痛。肠鸣音听诊1~2次/min。余无阳性体征。入院后行实验室检查:血白细胞11.4×109/L,中性粒细胞9.41×109/L,红细胞3.61×1012/L,血红蛋白含量96 g/L,血小板317×109/L;脂肪酶192 U/L,谷草转氨酶67 U/L,碱性磷酸酶191 U/L,肌酸激酶同工酶85.0 U/L,乳酸脱氢酶1 417 U/L。全腹CT平扫提示:胰腺未见明显异常,脾脏增大,脾内见类圆形等密度影,突出于脾脏轮廓之外,大小约为57 mm×63 mm,与肝左叶分界不清(图1);增强扫描提示:动脉期病灶呈明显不均匀边缘可见假包膜强化,其内见条状弱强化区(图2A),静脉期病灶内条状弱强化区延迟强化(图2B),平衡期呈均匀等密度(图2C)。CT诊断脾大,脾占位性病变。7月9日行肝胆脾核磁共振(图3)提示:脾脏体积增大,形态饱满,其内见一大小约60 mm×51 mm类椭圆形稍长T1稍长T2信号,边界清晰,DWI呈稍高信号,增强呈较明显强化,病灶内见延迟强化区,病灶边缘血管受压改变。考虑脾脏占位性病变。扫描全身淋巴结未见肿大淋巴结。7月10日行胃镜检查(图4)提示:胃底及胃体局部黏膜充血、水肿,其上段前壁见一隆起改变,大小约6.0cm×5.0 cm,表面光滑,色泽与周边相同,考虑为胃底、体隆起性改变(外压所致)。骨髓穿刺活检(图5)示:骨髓增生极度活跃,可见骨小梁增多、增宽,骨小梁间充满纤维组织,粒红系细胞减少,巨核细胞易见,见核深染浓集,网状纤维染色(MF-3级),可明确诊断为骨髓纤维化。综合患者病史、症状、体征及辅助检查结果,结合患者的检查,根据2014年修订的WHO(2008)诊断标准(表1)[8]可明确诊断为原发性骨髓纤维化。由于患者脾大引起压迫症状,符合切脾指征[9],且无禁忌证,故于7月12日转至外科行脾脏切除术(图6)。术后病理检查(图7)诊断:脾体积增大,部分呈结节状,红髓区扩大,其内见有异型性巨核细胞,并见较多粒系细胞、红系细胞及淋巴细胞,免疫组化染色结果显示上述脾内细胞均不表达幼稚髓细胞相关标记CD34和CD117,病变符合结节样脾脏髓外造血引起的肿大。免疫组化染色结果:CD117(-)、CD43(-)、CD20(部分+)、CD3(部分+)、CD68(+)、CD163(+)、Ki67(+)、MPO(+)、CD79a(部分+)、CD43(+)、CD2(部分+)、EBER(-)。术后诊断:原发性骨髓纤维化。术后抗感染、补液等对症治疗,病情稳定后出院,随访1月病情稳定。
| 图表编号 | XD00174923800 严禁用于非法目的 |
|---|---|
| 绘制时间 | 2020.05.18 |
| 作者 | 王琰、张倩、张传辉、杨岚岚、金珍婧 |
| 绘制单位 | 吉林大学第二医院肝胆胰内科、吉林大学第二医院肝胆胰内科、吉林大学第二医院肝胆胰内科、吉林大学第二医院肝胆胰内科、吉林大学第二医院肝胆胰内科 |
| 更多格式 | 高清、无水印(增值服务) |
![《表1 原发性骨髓纤维化诊断标准[8]》](http://bookimg.mtoou.info/tubiao/gif/XDXH202005032_00700.gif) 提示:宽带有限、当前游客访问压缩模式
提示:宽带有限、当前游客访问压缩模式