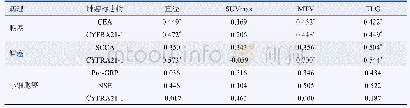
《表2 例2患者肿瘤原发灶关键驱动基因》
例2男性患者,49岁。主诉头痛1月余,于2018年5月7日入院。患者1个月前无明显诱因出现间断性头部胀痛,无明显加重和缓解因素。入院后头部MRI显示左侧颞叶巨大占位性病变(图2a),于2018年5月11日在MRI引导下行左侧颞叶肿瘤切除术,手术全切除肿瘤(图2b),行组织病理学检查。组织学形态观察,呈卵圆核的肿瘤细胞弥漫性或围绕血管密集分布,细胞突起丰富,核分裂象可见,伴血管内皮增生和片状出血、坏死;免疫组织化学染色,GFAP、Olig-2、P53、ATRX、H3K27me3呈阳性,IDH1、神经元核抗原(NeuN)、H3K27M、CD20和CD2呈阴性,Ki-67抗原标记指数约为30%。病理诊断:胶质母细胞瘤(WHOⅣ级)。原发灶分子病理检测,IDH野生型,1p/19q无共缺失,TERT启动子区突变,MGMT启动子甲基化阴性,肿瘤突变负荷为100。术后辅助替莫唑胺化疗(具体剂量不详),术后2个月复查MRI显示左侧额叶巨大占位性病变,考虑肿瘤复发(图2c),于2018年7月20日再次行肿瘤切除术,手术次全切除肿瘤,基底节少量残留(图2d)。术后病理学检查,免疫组织化学染色GFAP、Olig-2、P53、ATRX、H3K27me3呈阳性,IDH1、NeuN、H3K27M、CD34呈阴性,Ki-67抗原标记指数约为10%。病理诊断:胶质母细胞瘤(WHOⅣ级)。复发灶分子病理检测,IDH野生型,1p/19q无共缺失,TERT启动子区突变,MGMT启动子甲基化阴性,肿瘤突变负荷为144。结合原发灶和复发灶的病理诊断和分子病理诊断结果,最终整合诊断为胶质母细胞瘤,IDH野生型,WHOⅣ级。根据分子病理检测结果,归为单TERT突变型肿瘤(TERT mutant tumors)[6],由于肿瘤位于大脑半球、存在EGFR基因扩增、TERT启动子区突变、第7号染色体获得,属于受体酪氨酸激酶Ⅱ型(RTKⅡ,经典型)[7]。第二次手术出院后即辅助调强适形放射治疗(2 Gy/次、共27次,总剂量54 Gy)和替莫唑胺同步化疗(具体剂量不详),并于外院尝试肿瘤治疗电场(TTF)和免疫治疗(具体方案与剂量不详)。患者首次住院21天、第二次住院13天,出院后随访至第二次术后4个月,因发生肿瘤脊髓转移而死亡。例2患者肿瘤原发灶和复发灶关键驱动基因参见表2,3。
| 图表编号 | XD008987000 严禁用于非法目的 |
|---|---|
| 绘制时间 | 2019.11.25 |
| 作者 | 邱天明、程海霞、黄若凡、吴帅、盛晓芳、陈宏、秦智勇、吴劲松 |
| 绘制单位 | 复旦大学附属华山医院神经外科、复旦大学附属华山医院病理科、复旦大学附属华山医院神经外科、复旦大学附属华山医院神经外科、复旦大学附属华山医院放疗科、复旦大学附属华山医院病理科、复旦大学附属华山医院神经外科、复旦大学附属华山医院神经外科 |
| 更多格式 | 高清、无水印(增值服务) |
 提示:宽带有限、当前游客访问压缩模式
提示:宽带有限、当前游客访问压缩模式

![表2 两组患者鼻咽部原发灶近期疗效比较[例(%)]](http://bookimg.mtoou.info/tubiao/gif/ZGYI202103031_02000.gif)